Entre os desafios que o cirurgião-dentista enfrenta na rotina clínica, algumas condições periodontais se destacam pela gravidade e pelo impacto imediato na qualidade de vida do paciente.
A gengivite necrosante, apesar de menos frequente nos dias atuais, continua sendo uma dessas situações que exigem diagnóstico rápido, manejo adequado e atenção às possíveis repercussões sistêmicas.
Essa condição, caracterizada por dor intensa, necrose das papilas interdentais e sangramento gengival, não apenas compromete a saúde bucal, mas também pode sinalizar fragilidade imunológica ou presença de fatores predisponentes relevantes.
Ao compreender melhor suas causas, manifestações clínicas e protocolos de tratamento, o profissional da odontologia se prepara para oferecer uma conduta eficaz, reduzindo riscos de progressão para formas mais graves, como a periodontite necrosante e a estomatite necrosante.
Neste artigo, vamos explorar de forma técnica e aprofundada a gengivite necrosante, abordando desde suas diferenças em relação a outras doenças periodontais até os protocolos terapêuticos mais adequados, sempre com foco no aprimoramento do conhecimento clínico do cirurgião-dentista.
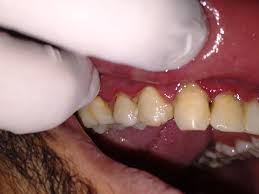
O que é a gengivite necrosante?
A gengivite necrosante, também chamada de gengivite ulcerativa necrosante (GUN), é uma doença periodontal aguda caracterizada por um processo inflamatório destrutivo que acomete principalmente as papilas interdentais.
Seu quadro clínico é marcado pela presença de necrose tecidual, halitose fétida, dor aguda e sangramento espontâneo.
Do ponto de vista microbiológico, há predominância de bactérias anaeróbias, especialmente fusoespiroquetas, que proliferam em um ambiente bucal comprometido pela má higiene oral, acúmulo de biofilme e condições sistêmicas desfavoráveis.
A rápida evolução e o alto nível de desconforto tornam a gengivite necrosante uma emergência periodontal, demandando atenção imediata do profissional.
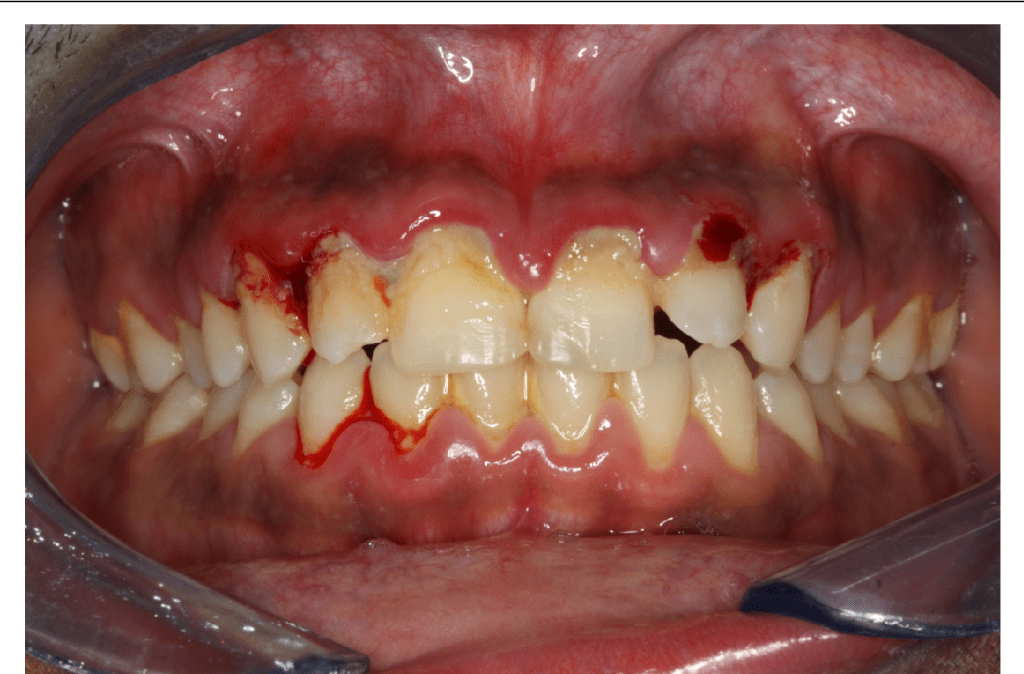
Quais as diferenças entre Gengivite, Periodontite e Estomatite Necrosante?
É fundamental que o cirurgião-dentista saiba diferenciar a gengivite necrosante de outras doenças periodontais e estomatológicas:
- Gengivite comum: trata-se de um processo inflamatório restrito ao tecido gengival, geralmente reversível com a remoção da placa bacteriana e controle de fatores locais. Não apresenta necrose tecidual.
- Periodontite: envolve destruição do aparato de suporte dental (ligamento periodontal e osso alveolar), levando à perda de inserção clínica e risco de mobilidade dentária.
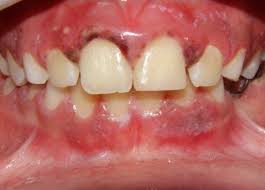
- Gengivite ulcerativa necrosante (GUN): apresenta necrose das papilas interdentais, pseudomembranas acinzentadas e dor intensa. É considerada a forma inicial das doenças periodontais necrosantes.
- Periodontite necrosante: evolução da GUN, com destruição profunda dos tecidos periodontais de suporte.
- Estomatite necrosante: estágio mais avançado, no qual a necrose se estende para mucosa oral adjacente e pode comprometer regiões faciais extensas.
Esse espectro de gravidade reforça a importância do diagnóstico precoce da GUN, evitando evolução para condições mais devastadoras.
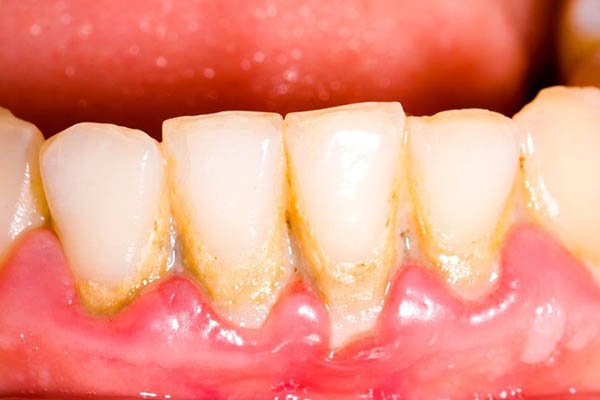
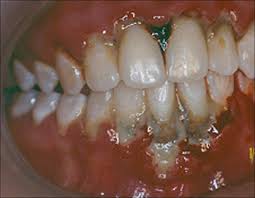
Quais as causas da Gengivite Ulcerativa Necrosante?
A gengivite necrosante é uma doença multifatorial, resulta da interação complexa entre microbiota patogênica, resposta imune do hospedeiro e fatores predisponentes locais e sistêmicos.
A microbiota envolvida apresenta predominância de microrganismos anaeróbios, como Fusobacterium nucleatum, Prevotella intermedia e espiroquetas do gênero Treponema, cuja virulência está diretamente associada à capacidade de invasão tecidual e destruição das células epiteliais.
Esse ambiente se torna particularmente favorável quando a imunidade do paciente encontra-se comprometida, como em portadores de HIV, pacientes submetidos a regimes quimioterápicos ou em uso crônico de corticosteroides, nos quais a defesa celular é reduzida e a resposta inflamatória torna-se insuficiente para conter a agressão bacteriana.
O estresse físico e emocional também exerce papel importante, pois está relacionado ao aumento da liberação de cortisol e catecolaminas, que impactam negativamente a resposta imunológica, favorecendo o crescimento bacteriano e a instalação da doença.
O tabagismo, por sua vez, atua como fator agravante por reduzir a vascularização gengival, comprometer a função dos neutrófilos e facilitar a adesão de microrganismos periodontopatogênicos.
Em paralelo, a desnutrição, especialmente a deficiência de vitamina C e vitaminas do complexo B, prejudica os mecanismos de reparo tecidual e aumenta a suscetibilidade à inflamação e necrose.
No aspecto local, a má higiene oral e o consequente acúmulo de biofilme dental e cálculo criam um microambiente anaeróbio que potencializa a proliferação de microrganismos agressivos.
Essa combinação de fatores locais e sistêmicos reforça a necessidade de que o diagnóstico e o plano terapêutico não se limitem à abordagem clínica imediata, mas incluam uma investigação criteriosa das condições gerais de saúde do paciente, permitindo uma conduta verdadeiramente abrangente e resolutiva.
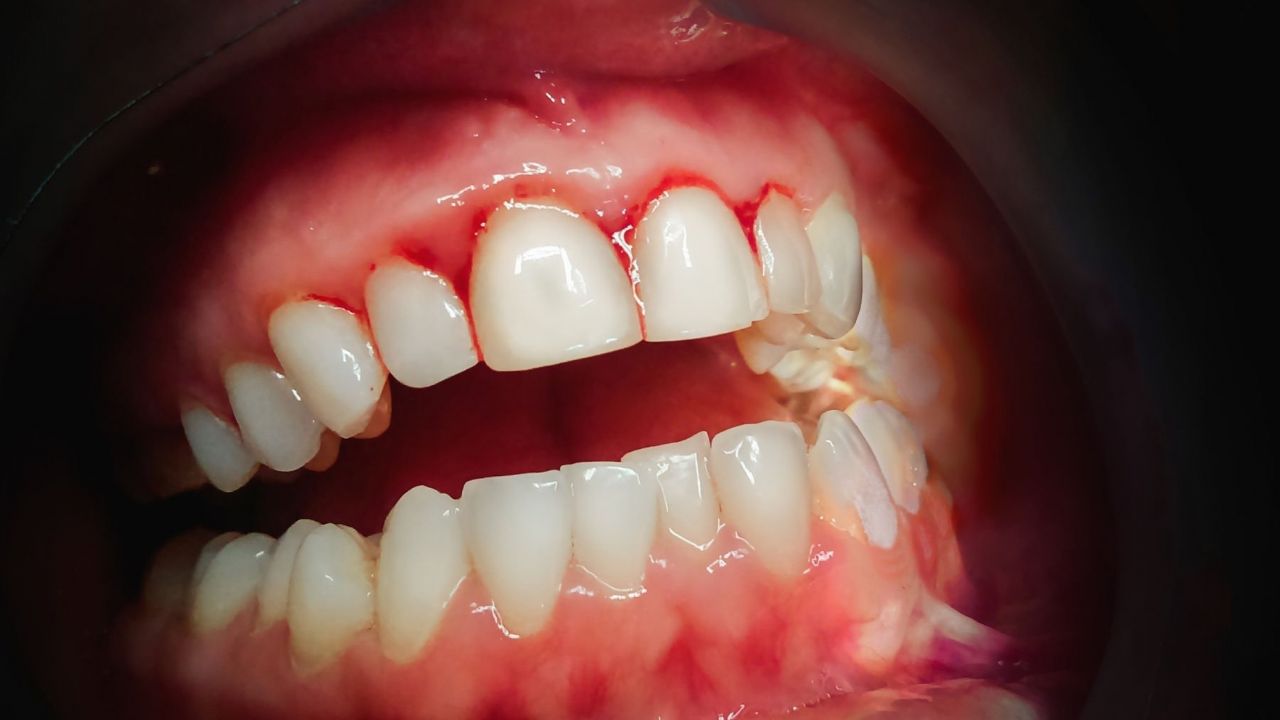
Quais são os sintomas da gengivite necrosante?
A gengivite necrosante apresenta um conjunto de manifestações clínicas bastante característico, o que permite ao cirurgião-dentista realizar um diagnóstico diferencial relativamente rápido quando comparada a outras condições inflamatórias da cavidade oral.
O sinal mais marcante é a necrose das papilas interdentais, frequentemente descrita como uma aparência em “cratera”, resultado da destruição tecidual localizada. Sobre essas áreas necrosadas, observa-se a formação de pseudomembranas acinzentadas ou esbranquiçadas, que recobrem as lesões e podem ser facilmente removidas, revelando um tecido subjacente intensamente dolorido e sangrante.
A dor é outro sintoma predominante, de caráter agudo e muitas vezes desproporcional ao estímulo, tornando atividades rotineiras, como a mastigação ou até mesmo a higienização oral, extremamente desconfortáveis.
O sangramento gengival ocorre de forma espontânea ou ao mínimo contato, refletindo o grau de inflamação e fragilidade vascular local.
Associado a isso, a presença de halitose fétida é quase constante, consequência da necrose tecidual e da atividade metabólica de microrganismos anaeróbios, sendo um sinal de alerta perceptível tanto ao paciente quanto ao profissional.
Nos casos mais avançados, os sintomas extrapolam a cavidade oral.
Pode ocorrer linfadenopatia dolorosa em região submandibular e cervical, acompanhada de febre, mal-estar geral e aumento de sialorreia, indicando comprometimento sistêmico.
Em situações de maior gravidade, a disfagia e o desconforto para deglutir podem ser relatados, reforçando a urgência de uma abordagem terapêutica imediata.
A identificação precoce desses sinais clínicos é determinante, pois o atraso no diagnóstico pode favorecer a progressão da doença para periodontite necrosante ou até estomatite necrosante, condições que representam risco significativo de destruição tecidual extensa e maior morbidade.
Qual o tratamento para gengivite necrosante?
O tratamento deve ser estruturado em etapas, respeitando a fase aguda, a manutenção e o suporte a longo prazo.
Tratamento da fase aguda
Na fase inicial, o objetivo é controlar a dor, remover agentes infecciosos e reduzir a inflamação.
As medidas incluem:
- Remoção mecânica suave da placa e cálculo supragengival, evitando traumatizar os tecidos.
- Irrigação local com solução salina morna, peróxido de hidrogênio diluído ou clorexidina 0,12%.
- Prescrição de analgésicos e anti-inflamatórios para controle da dor.
- Uso de antibióticos em casos com febre, linfadenopatia ou imunossupressão, sendo o metronidazol o mais indicado.
Tratamento de manutenção
Após estabilização do quadro agudo, o foco deve ser a eliminação de fatores locais predisponentes:
- Raspagem e alisamento radicular.
- Instrução de higiene oral rigorosa, com escovação adequada e uso de fio dental.
- Uso de enxaguatórios com clorexidina em períodos controlados.

Visitas subsequentes
O acompanhamento periódico é indispensável para avaliar a cicatrização dos tecidos e prevenir recidivas.
Nessas consultas, devem ser reavaliados os fatores sistêmicos, hábitos de vida e a resposta do paciente ao tratamento periodontal.
Tratamento de suporte
A fase de suporte tem como objetivo a prevenção da recorrência:
- Manutenção de consultas periódicas de profilaxia.
- Orientação nutricional, visando corrigir deficiências alimentares.
- Incentivo à cessação do tabagismo.
- Monitoramento do estado sistêmico, especialmente em pacientes imunocomprometidos.
O sucesso terapêutico depende não apenas da intervenção clínica, mas também do engajamento do paciente na modificação de hábitos e adesão ao acompanhamento.
Conclusão
A gengivite necrosante é uma condição que exige atenção imediata do cirurgião-dentista, tanto pelo impacto na saúde bucal quanto pelo potencial de evolução para formas mais graves.
Compreender suas causas, reconhecer os sintomas precocemente e aplicar protocolos terapêuticos adequados são passos fundamentais para um manejo eficaz e seguro.
Se você busca aprofundar seus conhecimentos em periodontia e demais áreas da odontologia, a EAP-Goiás oferece oportunidades únicas de atualização e especialização.
A instituição se dedica à formação de excelência, com cursos que unem ensino, pesquisa e prática clínica, sempre alinhados às demandas atuais da odontologia.
Conheça o curso de especialização em periodontia da EAP-Goiás e descubra como a instituição pode impulsionar sua carreira.
Acesse o site da EAP e explore as opções de cursos disponíveis para transformar sua prática clínica e fortalecer sua atuação profissional.
Referências:
https://blog.dentalspeed.com/gengivite-necrosante
https://www.dviradiologia.com.br/2022/09/27/gengivite-necrosante/
https://www.rededorsaoluiz.com.br/doencas/gengivite-ulcerativa-necrosante
https://www.colgate.com.br/oral-health/gum-disease/what-is-trench-mouth
*O texto acima não foi escrito por cirurgião dentista, portanto a EAP não se responsabiliza pelas informações, uma vez que não possuem caráter científico.
